不育症とは、、、
不育症とは、「妊娠はするものの流産、死産を繰り返してしまうために生児を得られない状態」と定義されます。また流産を2回以上繰り返した場合は「反復流産」、3回以上繰り返した場合を「習慣流産」と呼びます。流産は妊娠の10〜20%で起こり、流産の約90%は妊娠12週未満の早い時期に起こります。その原因の80%は、胎児の染色体異常によるものと言われています。流産の確率は、年齢とともに上昇し、特に35歳を超えたあたりからはその確率はさらに上がっていきます。妊娠された方の約40%の方が、一度は流産を経験するため決して珍しいものではありません。
不育症のリスク因子
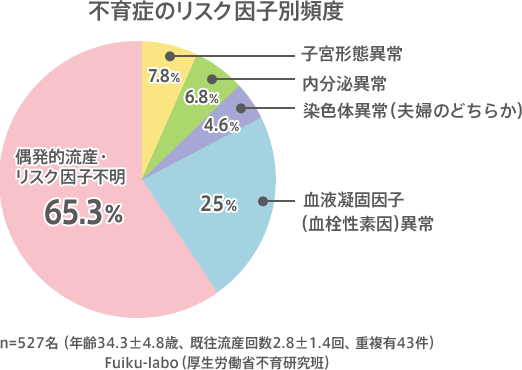
血液凝固因子(血栓性素因)異常
抗リン脂質抗体症候群やプロテインS、プロテインC、第XII因子の低下または欠乏によっておこる病態です。血液が本来よりも固まりやすくなり、血管の中で固まることにより血流が低下します。これにより子宮と細い血管(毛細血管)で着床している胎児にも血液が流れにくくなり流産を引き起こします。
子宮形態異常
先天的なもの(子宮奇形:中隔子宮、双角子宮など)と、筋腫や子宮内腔の癒着による後天的なものがあります。先天的なものは子宮の血流異常などにより流産がおこりやすくなります。後天的なものに対しては外科的治療を行う場合もあります。
内分泌異常(血栓性素因)異常
甲状腺機能異常、高PRL血症、糖尿病は流産のリスクを高めることがわかっています。投薬治療により改善することができます。
染色体異常
人間の染色体は23対46本からなり、父親の精子から23本、母親の卵子から23本が受精して受精卵となり23対46本として赤ちゃん(卵)に受け継がれます。ご夫婦どちらかの染色体に転座など染色体の一部が他の染色体とくっついてしまっているような異常があった場合には、流産の確率が高くなる場合があります。まずは血液検査でご夫婦二人の染色体検査を行います。
原因不明
原因が明らかにならない流産が65%をも占めています。現在も世界中で研究が行われ、日々少しずつ解明されてきているものもあります。
不育症の治療
不育症は現在もわからないことが多数存在しており、治療に関しても統一された治療がないというのが現状です。世界中で現在も多くの研究がなされ報告されていますが、各種検査や治療法が不育症及び習慣(反復)流産に有効であるという医学的根拠(エビデンス)が報告されていないものも多数あります。その中で少しでもエビデンスのあるものを採用し、まだエビデンスの乏しいものに関しては新しい知見が出てくるまでは極力行わないこととしております。
低用量アスピリン療法
アスピリン療法の実際
アスピリン療法の開始と終了時期に関する明確な根拠を示すデータはありません。そのため、施設ごとで内服開始日も内服終了日も異なります。当クリニックではART(体外受精)を行っている方は胚移植周期の月経開始2日目から内服を開始しています。一般不妊治療(タイミング療法や人工授精)を行っている方は月経終了後から内服を開始しています。内服は34~35週程度まで行います。
アスピリン療法の副作用
アスピリンは抗血小板作用による抗凝固作用を目的に投与します。そのため、副作用はそのまま抗凝固作用による出血傾向になります。しかし、不育症治療で使用する低用量に場合にはほとんど問題になることはありません。妊娠初期に性器出血や絨毛膜下出血などをきたした場合にはアスピリン内服の中止を検討する場合があります。
低用量アスピリン・ヘパリン併用療法
低用量アスピリン・ヘパリン併用療法の実際
アスピリンの内服は低用量アスピリン療法に準じて使用します。ヘパリンは妊娠判定陽性後から妊娠34~36週程度まで、ヘパリンカルシウム5000単位を12時間毎1日2回皮下注射します。注射は自己注射で行いますが、投与開始日に看護師が確実に注射が行えるように注射指導を行います。
低用量アスピリン・ヘパリン併用療法の副作用
ヘパリンには使用に伴う重篤な副作用があります。高度な出血傾向や肝機能障害、ヘパリン起因性血小板減少症などがあり、慎重なモニタリングが必要になります。特にヘパリン使用開始後の比較的早期に血小板減少をきたすことがあるので、投与前、投与開始1週間後、その後は2週間毎に血小板数の測定を行います。肝機能検査については随時行います。
タクロリムス療法
本来、胎児はお母さんにとって自己と非自己でいうなら”非自己(自分以外)“にあたります。妊娠してお母さんのおなかの中で胎児が10か月育っていくためには、免疫寛容という働きで胎児を攻撃しないようにしないといけません。妊娠時には免疫寛容を誘導する制御性T細胞(白血球)の働きによって胚(胎児)に対する拒絶反応が起こらなくなっていると考えられています。
正常妊娠では胎児と胎盤を異物とみなし攻撃するTh1細胞が減少しTh2細胞が優位になり妊娠を維持すると考えられています。しかし、反復着床不全患者と妊孕能正常の女性のTh1/Th2細胞比を比較すると不育症や反復着床不全の患者が有意に高いという報告があります。
免疫抑制剤であるタクロリムスは、Th1細胞を優位に低下させTh1/Th2バランスを制御し受精卵に対する拒絶反応を避け免疫寛容を誘導することで、妊娠率の改善に至ると予想されています。当クリニックにおいてもTh1/Th2比が高い着床不全の方にはタクロリムスを使用した治療を行います。
タクロリムス療法の実際
Th1/Th2比が基準値よりも高値の場合に、タクロリムスを内服します。内服は胚移植の2日前から開始します。また、内服は原則的には36週までの内服を予定しますが妊娠経過により早めの内服終了となる場合があります。
タクロリムス療法の副作用
タクロリムスは免疫抑制剤のため、理論的には易感染性(感染を起こしやすくなること)が副作用となります。しかし、臓器移植などに使用する内服量と比較すると内服量は少ないので、実際には感染しやすくなるということはほとんどありません。しかし、切迫早産、前期破水、帝王切開を含む外科手術を行う際には服用を中止します。




